刘宝利医生的科普号
- 精选 中医治疗膜性肾病该如何去选择方和药?
得了膜性肾病究竟是该吃西药还是该吃中药呢?看看目前两大主流医学治疗膜性肾病的方案吧。现代医学治本以激素、环磷酰胺、环孢素和他克莫司等免疫抑制治疗,治标以呋塞米、螺内酯等利尿治疗。祖国医学当然以辨证治疗为主,常常是在上述免疫抑制治疗的基础上,加上中药所谓的用来减轻西药过强治疗带来的副作用。至于中药方药也是以健脾化湿,或益气养阴之品。如党参、黄芪、生地、白术、茯苓等。那么效果如何呢?应该肯定的回答:中西并用肯定比单纯西医治疗疗效好!!!祖国医学作为5000年中国古代文化的瑰宝,在当今时代对于疾病治疗中究竟是一个什么位置!?每天都看见圈子里在喋喋不休的争论。什么中药有毒了!中药副作用大了!中医不科学了。。。拿膜性肾病的治疗举例吧!西药哪个没有毒?哪个西药没有副作用。。。无毒副作用的,可以吃的,能够治病吗!疾病就是毒,毒只有用毒来治,那效果才能更好!一个人触犯了法律,既要说服教育还也要服刑的啊!人家都开始用环孢素、他克莫司了,你吃点维生素能管用吗?如果是感冒发烧,当然不会用这些所谓“毒”大的药物的!。用药如用兵,人家都已经用上飞机、大炮了,你还是片刀、弓箭呢!。100年前中华民族的屈辱历史不能再上演了吧。。。所以,我觉得,所谓的中医的“毒”大的药,也应该可以选用了。诸如麻黄、细辛、附片可以更多的去替代党参和黄芪的应用,张仲景用附片,那用的也是淋漓尽致的!砒霜治疗白血病也是不争的事实吧!。。。要想和西医一样去承担治疗疑难疾病这个历史使命,一些性味峻猛的中药必须要站在主流的地位。人家用飞机、大炮,我们起码也得有坦克、火箭弹的。。。只有站在同一个起跑线上去竞争,才能真正分个高低上下、孰胜孰劣。西医好,中医更好!衷心为我们祖国医学能再次繁荣昌盛,点赞加油!!!
刘宝利 主任医师 北京中医医院 肾病科7148人已读 - 精选 用信念和执着诠释人生
转载博文http://blog.sina.com.cn/s/blog_710b068f0100n2tx.html(2010-12-20 23:04:43)各位老师/各位领导 上午好:在座的各位有很多我都认识,曾经我的老师。我目前在“首都医科大学附属北京中医医院”工作。孙局长让我给大家介绍自己成功的经历,其实我没什么成功,我们玉田一中曾经走出许许多多名副其实的精英,他们才是成功者;要说真正的成功者,也应该是在座的各位老师,正式您们默默无闻的无私奉献,才有我们今天的硕果累累。在这里首先让我代表走出校园的师兄、师姐、师弟、师妹向各位致以崇高敬意。真的感谢您们,您们辛苦了。我今天在这里和大家共同分享一下自己曾经的酸甜苦辣。首先我的题目用了“蹒跚”一词,有的人可能不太理解,蹒跚是病态啊,听我讲完可能有所感觉。今天我所讲述的内容贯穿了自己2次患病及3次再求学的经历。 我1972年出生在一个普通的农村的家庭。小时候我最大的爱好就是看书,那时候就是连环画,家里有个大箱子,每次爸爸妈妈去城里,回来给我带回的肯定是一本一本的小人书,闲暇时我喜欢把一群小伙伴聚在家里,给他们讲小人书,“小铁头夺马记”、“手枪队”“水浒传”等。7岁时,妈妈天天下地干活,没时间带我,就把我送到了学校,当时妈妈告诉老师,就是帮着她看着我,其实我还没有到上学的年龄。于是,我就高高兴兴的上了小学,别看我年龄小,很快就当了班长,成绩那肯定也总是名列前茅了。当然上小学也没什么理想,只知道学习好,自己高兴,老师喜欢。1984年我小学毕业,幸运的考入了玉田一中初中,当时那年应该是第三年开始全县招生。初中三年,成绩一直优秀,全年级总是前十名。初中给我印象最深的更多的老师的兢兢业业,李庆忠老师、杨凤增老师、马玉凤老师、魏志茹老师都先后是我的班主任,每天都陪着我们起早贪黑,晚上还要查宿舍,而我们好像故意惹老师们生气,现在想起来真愚昧无知。3年后以全县第9名的成绩考入了高中,正当为实现自己大学梦想而努力拼搏的时候,一次感冒彻底把自己击垮了,得了病毒性心肌炎,那应该是1989年的冬季,正好高中二年级,刘连胜老师是我的班主任,那次期中考试还在全年级8个班考了个第2名。我当时心情很沉重,不愿放弃自己的学业,不愿离开和自己比学赶帮的同学,实在无奈,一下子就是在家里呆了2年,疾病只是得到控制,并没有痊愈,不得不又复学了,但每天仍不停止的心脏早搏,拖着疲惫的身体,忍受着早搏的痛苦,读完了最后一年高中三年级,1992年从玉田一中毕业考入“河北医科大学”。 大学的时光转瞬即逝,一直爱读书的我一直没有停止过,当时也一直潜意识里想彻底治好自己的早搏,逐渐接触到中药,当时的中药老师是陈举云教授,同时也蒙下了要刻苦学习中医的信心和理想。生活上和同学们热情相处,但一旦想到自己的早搏总是黯然伤心,大学应该是充满阳光的,但自己真的没有尝到健康人的快乐。大学毕业后分到老家玉田县医院,当时安排在药房工作。从所学专业角度来说不太对口,就是离家也近,工作稳定,干起来也很顺手,但每天干好本职工作时,开始参加全国自学考试河北医科大学中医学院,每周都去唐山上课。但这时早搏并没有好,1年后医院领导很重视我,把我派到河北省人民医院进修临床药理,得以结识了一位老中医叫高濯风,专门研究心肌炎后遗症的治疗,老先生给我开了2个月的药,奇迹出现了,早搏居然逐渐消失了,困扰自己8年的疾病就这样痊愈了,更加增加了自己学好中医的信心和决心。回来后开始逐渐和自己所学紧密结合,每周利用自己休息时间去北京拜访名医,中日友好医院的梁贻俊教授、许杼教授都是自己早期的启蒙人,当时的求学是很苦的,都是利用自己休息时间去北京,中午从来不去饭店,只是吃一个煮玉米,当时觉得真香;如何和专家接触,也是绞尽脑汁,先后跑过中日友好医院,协和医院,开始就是偷偷溜进去看看专家怎么问诊开药,看了2/3个就又溜出来找个没人的地方赶紧把处方写下来,然后溜进去再看;后来有一次,应该是在许杼教授那里,她当时问了一张方,交泰丸,在座的研究生都没有回答上来,我不由自主说出来了,还有一次是达郁汤,后来允许我坐下来抄方了;当然有时也有丢丑的时候,一次和梁贻俊教授学习,问了我一个问题,伤寒论多少张方,其实是257张,我当时随便说了一个,老师沉思了片刻,然后狠批了我一通,“知之为知之,不知为不知,不能随意杜撰”,对我后来一直影响很深。边学习,边临床,同时大胆尝试治疗一些患疑难杂症的病人,比如:红斑狼疮,尿毒症等,用所学知识,给病人开了几副中草药药方,服后他们竟有明显好转,有的还痊愈了,我想中医没白学,竞有用武之地了。求医的人越来越多,激励着我下定自学的决心,古语说“书到用时方恨少”我不能现用现学,不能打无准备之战。 但老天爷总是喜欢捉弄人,真是福无双至,祸不单行。2000年做鼻窦炎手术时发现:自己居然白细胞和血小板都减少,而且多次复查都不正常,简直是晴天霹雳,早搏刚刚痊愈,又得了血液病,看了很多家医院,做了2次骨髓穿刺,精神逐渐崩溃,每天要复查一个血常规,不查就不能睡觉,慢慢觉得自己人要废了。电视里报道一个白血病患者徒步中国宣传爱心捐献骨髓的精神感染了我,让我再次走出阴霾,横下一条心,修完学业,再攻读研究生。我一方面给自己开药调理,另一方面越发要在医术上精益求精,非典其间,人们的神经都绷得很紧,医务工作者更不例外,当时我也做些中药的小药剂,颇得群众好评,院领导也很重用我,把我提拔为“药剂科”主任。虽然这样,但我决不能安于现状,于是在自学成才之路上我就更来劲了,因为我自学考试起步比较早,平日里给人的印象就是书不离身、手不释卷。“功夫不负有心人”,四年苦读拿到了自学中医本科毕业证,接着第二年报考北京中医药大学的硕士研究生,白天医院上班,晚上家里读书,医院领导给我很大的空间,支持我安心考研,可是就在考试的前2周,可气的早搏又降临了,我硬是咬着牙挺下来,当时想哪怕那天躺倒了,也要拿到硕士的录取通知书,幸运之神偏偏在这时又偏袒了我,我被北京中医药大学中医临床基础专业录取了,能到北京去读研了,我喜出望外,全院乃至全县几乎熟识我的人都为我高兴和激动。 我刚读研不久,当时的高院长为我做出了一个新议项,在县医院开设“肾病专科”,让我双休日坐诊,我毫不犹豫的应了聘,这是领导高看我,但我不能沾沾自喜,我叮嘱自己:一定要长真本事,要攻克肾病,不攻出点名堂决不收兵。于是我把医院付的酬金作为勤工俭学的费用,开始了新的求学历程。短短的双休日,看病的人越来越多,乡亲们感激不尽送来锦旗,就连东北,内蒙等地的患者也慕名而来,因疗效显著他们个个感恩戴德,赞不绝口,激励着我再接再励。当时我想:做一个白衣战士真好,可以一辈子治病救人,救死扶伤,岂不是一大善事! 在北京读研的日子里,除了直接聆听我的导师陈明的教诲外,又有幸结识了北京各级中医学术领域里颇有名望的大家名医的独到研究,使我获益匪浅,这时我的眼界更开阔,心胸更敞亮,这些人都是我的前辈,也是我的同行。后来在中日友好医院临床实习,谌贻璞教授的深深教诲成了我肾脏病的领路人,是他老人家改变了我的一生,以前自己很不认真,谌老师要求很严厉,又一次查房把我的病例都扔了,他每次查房我都录音,里面还留有他曾经骂过我的10分钟,现在他已经70高龄仍然在一线临床,我每周一下午都去跟他听查房,这也是目前在北京的一大幸福之一。硕士毕业后,谌老师把我叫到身边说:小刘,骂你骂的最多;骂的最狠,2个原因:1、你脸皮厚,骂了你,吃饭还挺香2、为你好,觉得你值得骂,有骂的空间,慢慢你会明白为什么骂你的。虽然我不是他的直系弟子,但我一直以跟随谌老师学习而荣耀,也有好多他自己的博士都接受不了他的“骂”,离他而去,我也一直费解,可能老师偏爱了我吗?。应该不是-------一日为师,终生为父。他取得的成就,他对我的期望一直激励着我,一个涉世不深的青年,于是我产生了敢上九天揽月的决心,坚定了我毕业就考博士的信念,大概是“天道酬勤”吧,真是大喜过望如愿以偿,硕士毕业后,我又考取了上海中医药大学,导师是目前全国中西医结合肾脏病主任委员陈以平教授。从此我又开始了博士生的生涯,奥妙的中医未知领域的大门向我敞开,这里有更多的良师益友,向前看,任重而道远。 上海毕竟是国际级大都市,来到了上海参加各种学习交流的机会更多了,平时很少能回家,周末常常泡在复旦大学的图书馆里,坚持旁听他们的基础课,真有一股“两耳不闻窗外事,一心只读圣贤书”的感觉,博士三年,一方面和老师抄方学习,接受陈老师的谆谆教导,陈老师名望也是很高的,2月前陈老师和谌老师两个伟人在美国相碰了,谈到了我,两个人不约而同都说:“刘宝利怕我,----哦,他也怕我”,这些话中蕴藏着师徒那种情深。说到这里,就像我开头说到的,真正的成功者是在座的各位老师,人类灵魂的工程师。在读博士期间同时兼修了复旦大学临床流行病学及循证医学课程,而且年年拿奖学金,成功复制大鼠被动型和heymamn肾炎模型,目前技术国内领先。先后参加在南京、杭州、广州的学术交流,得到各级专家学者赞誉,创立肾脏病专业论坛,目前该论坛已经成为国内最大的专业论坛之一。同时为该科室建立病例的数据库录入系统,节省开支几万元。 博士毕业后,谢绝了导师的挽留,毅然决定回到北京,回到属于自己的北方,并在去年首都医科大学附属北京中医医院的多轮面试中,脱颖而出,如愿以偿,简直是一次实力、胆量和耐心的洗礼。“因为自己得病而学医,为了给自己治病而学中医,为了给更多的人去治病读了中医的博士”可以概括我求学历程的全部,也是我在面试中精炼的3句话。在北京中医院的这个平台中,1年之间临床中敢向疑难疾病发起挑战,先后诊治2例西医著名三甲医院没有搞懂的2个病例,收到患者锦旗3面,先后撰写标书4份,中了2项省级课题,目前正在申报一项国家级课题,并在北京市青年学术演讲比赛中,经过艰苦的预赛、初赛,最后在800多名各行各业的精英中杀入总决赛。回想过去,一切一起都离不开恩师的教诲。谌老师的一句话:我甘愿为人梯,年轻人快上去。多么意味深长的一句话啊。 高兴之余,自己深知和未来的目标还有差距,和家乡人民的期望还有距离;给自己安静的思考,一个平常的心态,再接再励,去为更多患者的康复奉献自己的光和热。谢谢大家!
刘宝利 主任医师 北京中医医院 肾病科4871人已读 - 精选 经方辨证是加减一张方而不是加减一味药
转载博文http://blog.sina.com.cn/s/blog_710b068f0100rkgf.html(2011-05-27 10:20:00) 久违的博文又和大家见面了,第二届国际经方论坛在这个凉爽的初夏开幕了,感谢冯老孜孜不倦为经方事业的呕心沥血,感谢师兄师弟为学习班胜利开幕付出的辛勤劳作。半年的住院总工作即将结束了,天天忙碌于会诊,抢救,间隙时间仍未忘记实践经方啊! 经方辨证是加减一张方而不是加减一味药,半月前老妈打来电话,近日长期腹胀,吃了很多胃动力药物,中成药,腹胀无明显缓解,几天来又开始下肢浮肿,医院检查血生化、尿常规无异常,有高血压病史多年,一直服用钙离子拮抗剂,停用后浮肿无缓解,腰肌劳损病史多年,膝关节积液,不敢过多运动,体型偏胖,知道我工作多,很少和我提及身体不适,这次估计是太严重了,只能靠腹部拔火罐方能缓解一下,大便每日有,排气很少。我想还是尝试经方治疗吧,她用什么药物都过敏。我思考了一下,腹胀满,食不下多日,乏力,手足寒,不喜饮,下肢肿,关节积液,大便少,不排气。里虚寒太阴证:胃气虚,拟厚朴生姜半夏甘草人参汤,建中补虚消胀。同时合并水饮,“金匮,35.心下坚,大如盘,边如旋盘,水饮所作,枳术汤主之”,我没有加用利水药物如茯苓、泽泻、车前子,加了枳术汤原方。2剂后,水肿消失,再7剂后,腹胀去之三分之二,昨日电话问及,好多了,现在主要是腰部困重,酸痛,纳稍差,不敢多吃,余思考:饮已去多半,中气尚不足,再拟厚朴生姜半夏甘草人参汤为基础,加腰部困重就不用杜仲、寄生之类了,继续加用一张方,肾着汤,“肾着之病,其人身体重,腰中冷,如坐水中,形如水状,反不渴,小便自利,饮食如故,病属下焦,身劳汗出,衣里冷湿,久久得之,腰以下冷痛,腹重如带五千钱,甘姜苓术汤主之”,处方已定,继观后效呵。 经方的精髓在疗效,疗效的基础在于活学活用,别看方子小,辩证准确解决大问题。呵呵,大医未必大方啊,看看冯老的处方,聊聊几味,多获神效! 经方之路漫漫,让我们陪伴着的经方的魅力和神奇续写我们的从医之作吧!
刘宝利 主任医师 北京中医医院 肾病科3910人已读 - 精选 经方治疗糖尿病
糖尿病对于大家已经很不陌生了,我们在日常生活中经常听到朋友们谈起,某某血糖又高了,尿里有加号了,这就是说他得了糖尿病了。早期糖尿病临床上常常表现多饮、多食、多尿,但身体却消越来越消瘦,就是我们常说的“三多一少”。 祖国医学对糖尿病的认识最早,早在公元前5-4世纪的《黄帝内经》的《素问》称之为消,有“消渴”、“肺消”、 “消中”等病名,至于治疗,古往今来不同的医家常常有不同的观点。我们今天主要是谈谈经方如何治疗糖尿病。首先说说什么是经方:经方,在辞海中是这样定义的,经方:中医学名词,古代方书的统称。后世称汉代张仲景《伤寒论》和《金匮要略》等书中的方剂为经方,与宋元以后的时方相对而言。经方的特点“药味精简,药量精确,加减灵活,疗效卓著”。 那么经方治疗糖尿病有什么优势呢? 1、预防和治疗并发症;众所周知,糖尿病本身并不可怕,如果血糖控制正常,照样可以延年益寿,但一旦得了糖尿病的并发症,常常给我们的生活和工作带来无尽的烦恼,经方加减在预防和治疗糖尿病并发症方面有独到的优势; 2、改善体质;提高生活质量。我读硕士期间跟随导师北京中医药大学陈明教授学习经方,其后在上海中医药大学攻读糖尿病肾病学博士学位,目前又跟随经方大家冯世纶教授侍诊学习,临床上在应用经方治疗糖尿病方面逐步形成了系列的辩证思路。 我们如何运用经方治疗糖尿病呢? 首先看看糖尿病的病因病机,其实任何疾病的发生发展不外乎两方面,内因和外因。糖尿病的内因就是先天禀赋不足,现代医学称作遗传倾向;外因与患者的饮食,生活,起居密切相关,“如何吃”是关键因素,其病机常常认为是热邪在里,耗气伤津。从这两点出发,我在临床上一方面辨病人的体质,也就是说,观察病人是肥胖还是消瘦;另一方面通过辨病人大便的情况,看他是腹泻还是便秘,来推测他的“吃”是否出了问题。 下面是我临床上常用的几张方:葛根芩连汤,白虎加人参汤,茯苓饮,黄芪桂枝五物汤,大柴胡汤,理中汤等。 第一张方:葛根芩连汤,《伤寒论》第34条,太阳病,桂枝证,医反下之,利遂不止,脉促者,表未解也,喘而汗出者,葛根黄连黄芩汤主之。此方的适应症:糖尿病伴见舌红、腹泻、心律偏快者;伴有项背强痛,或头痛、或腰腿痛,全身乏力者;嗜酒者。体质要求:形体壮实,肌肉结实,肥胖倾向,大便不成形或泄泻,舌红。中年男性,特别是应酬多,工作压力大的人本方证多见。本方葛根是主药,用量常达到60-100g。3月份看一患者,入院后说,医生,我糖尿病5年了,血糖控制还行,心慌,心电图提示:频发室早;他还说我在某三甲医院治疗半年了,腹泻就是不好转,通过辩证,这个病人形体壮实,手足心热,口干喜冷饮,时汗出,正好符合葛根芩连汤适应症。我就开了这张方,加苦参15克,五剂后早搏止,腹泻停。葛根芩连汤其实这是一张表里两解的方剂,邪在表,头痛、身疼痛;热在里,热迫大肠则泄泻,热邪扰心,可出现心慌、心悸,本方用葛根解表,芩连清里热,同时葛根能升阳止泻、芩连清热止泻,正好适合糖尿病热邪在里,表里同病的病因病机。 第二张方,白虎加人参汤,《伤寒论》第26条:服桂枝汤,大汗出后,大烦渴不解,脉洪大者,白虎加人参汤主之。此方的适应症:糖尿病见烦渴多饮,口干舌燥,形体消瘦,大便干结,易汗出。体质要求:形体消瘦,皮肤少光泽,口渴,舌干,大便干结。早在1958年发现人参有很好降糖作用,含片效果好,人参须和人参根作用相同;人参是方中主药,精神萎靡,汗出而喘,脉虚无力,吉林人参为主;口干舌燥者,西洋参为宜;食欲不振,形体消瘦者,党参为宜;干咳,大便干燥者,沙参、玄参可用。此方证临床上常见到糖尿病病程较长的患者,热邪久羁,耗气伤津,形体逐渐消瘦,大便也越来越干燥,此方止渴功在人参,胃为水谷之海,营卫之源,人参补益中气,为治疗津枯而燥的要药。冯老此方中喜用石膏,认为清热除烦的良药,口干舌燥的患者每每用到45g,而且可以有通便的佳效。 并不是所有形体消瘦,大便干结的都可以不加思索应用此方,还要看到必须有热在里,耗气伤津的表现:烦渴多饮,口舌干燥。还有一部分糖尿病患者不是热在里,而是里虚寒,针对这种病机,我在临床上喜用这张方:茯苓饮。 第三张方,茯苓饮,《金匮要略痰饮咳嗽病》:外台茯苓饮,治心胸间停痰宿水,自吐出水后,心胸间虚,气满不能食,消痰水,令能食。本方适应症:糖尿病形体消瘦,手足心冷,恶寒喜热,腹胀满,纳差,大便干结。病机常常是素有饮邪,气机壅滞,茯苓、白术利水,陈皮、枳实消胀,疏导气机,重用生白术30g,缓通大便,人参益气生津润燥。患者李某,女,糖尿病史15年,近一年来反复发作泌尿系感染,恶寒肢冷,消瘦,与中药治疗1年余,观其前医处方:大凡清热解毒、利水渗湿药物;刻下症见:大便干结,2-3天1次,恶寒,乏力,纳差,四逆,尿频尿急时发,时咳嗽,心悸。辨证:太阴虚寒。予茯苓饮加黑附片9克服用,一月后尿路刺激症状明显缓解,大便每日1次,目前仍在随诊中。 前面第一张方讲了葛根芩连汤治疗形体壮实,大便泄泻的病人,那么形体壮实,大便干燥用什么方?第四张方,大柴胡汤;第二张方白虎加人参汤治疗形体消瘦,大便干燥的病人,那么形体消瘦,大便泄泻用什么方?第五张方,理中汤。 前面提到了糖尿病最怕的是并发症,那么如何运用经方治疗糖尿病的并发症呢?第六张方,黄芪桂枝五物汤,《金匮要略第六篇第二条》,血痹阴阳俱微,寸口关上微,尺中小紧,外证身体不仁,如风痹状,黄芪桂枝五物汤主之。此方主要适用糖尿病周围神经病变,肌肤麻木不仁,感觉障碍;可有局部皮肤发暗,溃疡等;常常合并心脑肾的并发症。体质要求:其人多体型较胖,肌肉松弛,皮肤缺乏弹性,腹部按之松软;易疲乏,头晕、气短,尤其是在运动时更感力不从心;下肢多有浮肿,平时缺少运动,食欲虽好,面色黄暗,也有见暗红者;其舌质多淡红或淡胖,或紫暗。进食后腹满腹胀者不能应用本方;本方是桂枝汤加黄芪倍生姜组成,生姜是主药,温中散寒,止呕,服后全身温暖,能够驱风散寒,通血痹。南京中医药大学经方大家黄煌教授称本方“糖尿病患者的血管神经肌肉营养剂”。我们在临床上经常应用这张方合用芍药甘草汤治疗糖尿病血管神经肌肉损害的患者,往往受到意想不到的效果。 周围神经病变用黄芪桂枝五物汤,主治虚胖人肌肉松弛,皮肤缺乏弹性,腹部按之松软,经常乏力气短;糖尿病还有一个最麻烦的并发症,也是我多年求学攻读的专业,糖尿病合并肾病,治疗糖尿病肾病的经方也很多,今天我只给大家推荐一张方,八味肾气丸,和黄芪桂枝五物汤一起称为治疗糖尿病肾脏病水肿的良方。 为了更多糖尿病患者摆脱痛苦,请大家走进经方,关注经方,让经方成为我们健康生活的良师益友。
刘宝利 主任医师 北京中医医院 肾病科1人已购买 - 精选 陈以平教授治疗继发性膜性肾病经验
刘宝利1 张春崧2 张先闻2(1.首都医科大学附属北京中医医院肾病科 100010;2.上海中医药大学附属龙华医院肾病科 200032) 膜性肾病根据其发病机制及临床特点的不同,分为特发性膜性肾病和继发性膜性肾病[1]。陈老师多年来致力于膜性肾病的临床和实验研究,尤其在运用黑料豆丸和清热膜肾颗粒治疗特发性膜性肾病方面取得了显著的疗效[2]。我们跟随陈以平教授攻读博士研究生,有幸从导师侍诊3年,现将陈老师治疗继发性膜性肾病验案介绍如下,以飨同道。1.乙肝病毒相关性膜性肾病 乙肝病毒相关性肾病是目前我国发病率较高的继发肾脏疾病之一,常见于青少年,患者发病时多伴有乙肝活动或病毒的高度复制,此时如果掌握不好激素及免疫抑制治疗的适应症,常常导致乙型病毒性肝炎暴发或使病情加重。陈老师在多年治疗继发性膜性肾病的基础上大胆尝试中医药治疗乙肝病毒相关性膜性肾病,在临床治疗过程中从不拘泥一法一方,一方面遵循辨证与辨病相结合即宏观症候与微观病理相结合,另一方面坚持有是证用是方,泻实补虚,中西和参,临床疗效颇佳[3]。 例1 徐某,男,18岁,2005-12-20初诊。主诉:双下肢浮肿1个月。患者2月前无明显诱因发现双下肢浮肿,无不适症状,遂于上海某三甲医院肾穿刺活检诊为乙肝相关性膜性肾病。刻下:口干,口苦,腹胀,纳差,眼睑及双下肢凹陷性浮肿,腹水征阳性;舌红苔黄腻,脉沉滑数。实验室检查:尿常规:蛋白3+,潜血2+,24h尿量700~800mL,尿蛋白定量2.24g,血肌酐86umoL/L,尿素氮6.7mmoL/L,血白蛋白24g/L,总蛋白55g/L,乙肝五项提示小三阳,乙肝病毒DNA阴性,未曾予激素和免疫抑制剂治疗,口服拉米夫定治疗,肝功能基本正常。西医诊断:乙肝相关性膜性肾病。中医诊断:水肿。证属湿热壅滞三焦,治宜分利湿热,利水消肿。予陈氏肾病退肿方:白花蛇舌草30g,半枝莲30 g,苍白术15 g,苍术15g,猪苓15g,茯苓15 g,炙麻黄9 g,桑白皮30 g,冬瓜皮30 g,川芎9 g,大腹皮15 g,木香10 g,益母草15 g,葫芦瓢30 g。日1剂,水煎取汁300mL,分早晚2次温服。2006-01-04二诊:浮肿减轻,腹胀减轻,仍纳差,口干,口苦,大便3日1行,小便可。实验室检查:尿常规:蛋白3+,潜血3+,24h尿量1100mL,尿蛋白定量4.15g/L,血肌酐97umoL/L,尿素氮7.6mmoL/L,血白蛋白25g/L,总蛋白53g/L;舌红苔黄腻,脉弦滑。证属肝胆湿热,治宜疏肝健脾,清利解毒。处方:当归15g,枸杞子15g,何首乌15g,鸡骨草30g,田基黄30g,茵陈30g,虎杖15g,白术15 g,苍术15g,猪苓15g,茯苓15 g,灵芝30g,麦芽30g,山药30g,米仁30g;日1剂,水煎取汁300mL,分早晚2次温服。2006-01-25三诊:无眼睑浮肿,双下肢轻度浮肿,无腹胀,纳可,但咳嗽咳痰,痰黄稠,左下肺可闻及明显干湿啰音,小便量可,大便仍干,2日1行。实验室检查:尿常规:蛋白3+,潜血3+,24h尿量1500mL,尿蛋白定量3.85g/L,血肌酐87umoL/L,尿素氮7.1mmoL/L,血白蛋白26g/L,总蛋白59g/L;舌红苔黄腻,脉滑数。证属肺热壅盛,治宜宣肺清热。处方:炙麻黄9g,杏仁9g,生石膏30g,炙甘草9g,米仁30g,冬瓜仁30g。日1剂,水煎取汁300mL,分早晚2次温服。2006-02-03四诊:周身浮肿减轻,咳嗽咳痰减轻,无腹胀,纳可,小便量可,大便可,2日1行;舌红苔白腻,脉沉缓。实验室检查:24h白定量0.76g,血白蛋白29g/L,总蛋白61g/ L。证属肝郁脾虚,治宜健脾化湿,补肾柔肝。予陈氏乙肝膜肾方:黄芪30g,当归12g,党参30g,丹参30g,山药15g,鸡骨草15g,大枣30g,苍术12g,白术12g,猪苓15g,茯苓15 g,田基黄15g,何首乌15g,茵陈30g,淫羊藿15g,金樱子30g。日1剂,水煎取汁300mL,分早晚2次温服。2006-03-03五诊:无眼睑浮肿,双下肢轻度浮肿,无腹胀,纳可,无咳嗽咳痰,纳可,小便量可,大便正常;舌红苔薄腻,脉沉缓。实验室检查:尿常规:蛋白3+,潜血2+,24小时尿量1600mL,尿蛋白定量1.73g/L,血肌酐92umoL/L,尿素氮7.5mmoL/L,血白蛋白31g/L,总蛋白65g/L。继续予上方服用,同时口服黑料豆丸。后多次予上方加减服用,尿蛋白逐渐下降,6个月后复查24h尿蛋白0.32g,症状缓解。 按:患者诊病初期,浮肿明显,湿热壅盛,予陈氏肾病退肿方治以分利湿热,利水消肿。二诊患者浮肿渐退,予鸡骨草、田基黄、茵陈、虎杖清肝利胆,清化湿热为要,同时配合当归、枸杞子、何首乌、丹参养肝柔肝之品,刚柔并进,这也是陈老师在治疗乙肝相关肾病初期的两大法则。三诊患者出现肺热壅盛,证属木火刑金,陈老师临床喜用麻杏石甘汤和苇茎汤化裁加减,清宣肺热。急症处理之后恢复期患者逐渐显露出肝郁脾虚的本证,陈老师治以乙肝膜肾方健脾化湿,补肾柔肝,党参、白术、苍术、赤小豆、大枣、山药一方面可以健脾去湿,一方面可发挥增强免疫的功能,中西和参使患者最终达到缓解,这也是陈老师在治疗乙肝相关性膜性肾病的第三大法则。2.狼疮性肾炎Ⅴ型 狼疮性肾炎目前在我国继发性肾脏疾病的发病率仍然较高,陈老师认为狼疮性肾炎的形成,内因多为先天禀赋不足,肝肾亏损,络脉瘀阻,外因多与感受邪毒、过度劳累、七情内伤等因素有关。阴虚、热毒、瘀血贯穿狼疮性肾炎的始终。治疗倡导中西合璧,急则治其标,缓则治其本[4]。急性发作期以西药激素配合清热解毒、活血化瘀之品,加用生地、知母、玄参等防止药源性库欣综合征,加用益气健脾药物减轻免疫抑制剂引起的胃肠不适,加用补肾养血药减轻西药对骨髓和性腺的抑制。缓解期则以中药治疗为主,党参、黄芪、白术提高免疫功能的作用,生地、玄参、麦冬使抗体生成期延长,白花蛇舌草能刺激网状内皮系统,增加白细胞吞噬功能[5]。 例2 庄某,女,14岁,2007年-02-03初诊。主诉:颜面及双下肢浮肿3个月。患者3月前无明显诱因发现颜面及双下肢浮肿,无少尿,无尿频尿痛,无光过敏、口腔溃疡及脱发等。查尿常规:蛋白3+,潜血2+,血抗核抗体1:360,抗sm抗体1:240,抗双链DNA抗体阴性,外院行肾穿刺活检示:狼疮性肾炎Ⅴ型,予甲泼尼龙片44mg口服1月,浮肿无明显减轻。刻下:颜面及双下肢浮肿,无口干口苦,纳可,大便2日1行,小便可;舌质红,苔薄黄腻,脉细数无力。实验室检查:尿常规:蛋白3+,潜血1+,24h尿量1300mL,尿蛋白定量8.58g,血肌酐86umoL/L,尿素氮4.5mmoL/L,血白蛋白27.8g/L,总蛋白56.4g/L。西医诊断:狼疮性肾炎Ⅴ型,继发性膜性肾病。中医诊断:水肿。证属为肝肾不足,脾虚湿盛,脉络瘀阻。治宜滋补肝肾,健脾化湿,活血化瘀。处方:党参30g,丹参30g,苍术15g,白术15g,生地黄12g,旱莲草12g,女贞子12g,牡丹皮15g,僵蚕15g,龟板12g,菝葜30g,鬼箭羽30g,赤芍药12g,黄精12g,猪苓15g,茯苓15g,山药30g,米仁30g,当归15g。日1剂,水煎取汁300mL,分早晚2次温服。2007-05-07二诊:颜面及双下肢浮肿减轻;舌质红,苔薄黄,脉细数。实验室检查:24h尿蛋白定量4.64g。在上方基础上逐渐减激素,加用活血通脉胶囊、扶正化瘀胶囊及黑料豆粉(本院协定处方)治疗。2007-10-27三诊:24h尿蛋白定量1.50g,血白蛋白32.1g/L,总蛋白63.7g/ L;维持甲泼尼龙片8mg隔日服用,处方予上方加霍香10g,白豆蔻 6g,白藓皮30g。日1剂,水煎取汁300mL,分早晚2次温服。2008-01-29四诊,其母代述,24h尿蛋白定量0.67g,证同前,方药同前。2008-04-06五诊:24h尿蛋白定量0.21g,减甲泼尼龙片4mg隔日口服,浮肿减轻,无口干口苦,纳可,大便可,舌质红,苔薄,脉细。证属脾肾亏虚,治宜健脾补肾,活血利湿。上方去霍香、白叩仁、白藓皮,加山萸肉15g,淫羊藿15g,菟丝子15g。2008-06-20六诊:24h尿蛋白定量0.11g,继续上方加减服用。 按:本例患者初诊浮肿明显,大量蛋白尿,低蛋白血症,临床上符合肾病综合征诊断标准,血清学指标提示系统性红斑狼疮,肾脏病理活检证实狼疮性肾炎Ⅴ型。陈老师在西药免疫抑制的基础上,中药予滋阴清热利湿并用,复诊浮肿明显缓解,尿蛋白定量逐渐减少,血白蛋白逐渐上升,陈老师仍调以清热利湿,芳化湿浊合用补益脾肾,攻补兼施,最后达到临床缓解的目的。陈老师还认为系统性红斑狼疮其病因多由热邪所致,热邪最易伤阴,无论在邪盛或邪退正虚之时,皆以护阴为要。当狼疮性肾炎出现肾脏损害时,证属肾阳亏损者居多,即使有阳虚症状,亦是寒热夹杂,在选用淫羊藿、菟丝子等温阳药的同时宜加入生地黄、黄精等护阴之品,不骤投辛燥之品。3 重金属中毒继发膜性肾病 随着工业及社会发展,环境污染日趋严重,由此所致的重金属中毒明显增加。重金属中毒不仅可引起全身多系统症状,而且出现肾脏毒性反应。重金属中毒能够使人体蛋白质的结构发生不可逆的改变,从而蛋白质正常的功能就会丧失。金属中毒既可引起伴有肾小球滤过率下降的急性肾脏损伤, 又可导致肾小管间质功能紊乱。临床表现可有肾病综合征,如金制剂可引起膜性肾小球肾炎,有的表现慢性间质性肾炎,如锂中毒等[6]。陈老师认为难治性肾病多从毒论治,就是指其难治多与毒邪内蕴相关。邪盛生毒,毒必兼邪,无论其性质为何,均可称为“毒邪”。毒邪既可从外感受邪,也可由内而生。外感之毒多与六淫、疠气为伍,致病具有发病急暴,来势凶猛,传变迅速,极易内陷的特点,而使病情危重难治,变化多端。内生之毒是在疾病发展演变过程中,由脏腑功能失调所产生的多种病理产物,如风毒、热毒、湿毒、瘀毒等,内毒外毒交错为患,常常使疾病迁延难愈。陈老师临床上尝试以毒攻毒,内外合治,临床上使病情达到逐步缓解。 例3 贺某,男,22岁,学生。2006-09-25初诊。主诉:反复双下肢浮肿伴泡沫尿4年。患者4年前无明显诱因发现双下肢浮肿,尿常规多次查尿蛋白阳性,分别于2003年1月和2004年7月在南京某三甲医院两次肾活检示:继发性膜性肾病(考虑重金属中毒)。4年来间断予强的松、雷公藤多甙、环孢霉素和FK506治疗,尿蛋白定量波动在6.8g-3.9g,血浆白蛋白31.3g/l,血肌酐135umol/l。刻下:双下肢明显浮肿,伴乏力,足背肌肉疼痛作胀,口淡无味,稍有恶心,夜尿2~4次,见泡沫尿。舌质淡,边有齿痕,舌苔薄白,脉细。查体:Bp:130/80mmHg,神清,精神可,心肺腹无异常,双下肢轻度浮肿。实验室检查:尿常规:蛋白3+,潜血2+,肾功能:血肌酐153umol/L,尿素氮13.3mmol/L,尿酸369umol/L,血浆白蛋白31.3g/L,24h尿量1850ml,尿蛋白定量6.11g。西医诊断:慢性肾小球肾炎,中医诊断:水肿,证属脾肾两虚,水湿内聚。治宜补脾益肾,清利水湿。处方:白花蛇舌草30g,半枝莲30g,苍术15g,白术15g,猪苓30g,茯苓30g,米仁30g,山药30g,白藓皮30g,黄芪30g,当归15 g,党参30g,丹参30g,白藓皮30g,狗脊30g,黄精20g,淫羊藿15g,巴戟天15g。日1剂,水煎取汁300mL,分早晚2次温服。同时服用黑料豆粉、清热膜肾冲剂、活血通脉胶囊口服。2006-12-26二诊,患者浮肿减轻,乏力减,24h尿蛋白定量2.43g,血肌酐131umoL/L,血浆白蛋白37.6g/L。予上方加黄柏15g,蒲公英15g,僵蚕12g,地龙12g,土茯苓30g,拔葜15g,积雪草30g,穿山甲6g,鬼箭羽15g。日1剂,水煎取汁300mL,分早晚2次温服。2007-10-16三诊:24小时尿蛋白定量1.8g,血肌酐97.5umoL/L,血浆白蛋白41.6g/L。予上方减地龙、土茯苓、穿山甲、黄柏加葛根15g,鸡血藤15g,莲子肉20g,山药30g。日1剂,水煎取汁300mL,分早晚2次温服。2008-01-21四诊:尿常规:蛋白1+,潜血1+,24h尿蛋白定量0.6g,血肌酐106.5umoL/L,血浆白蛋白45.7g/L。续服上方。 按:该患者为青年男性,就诊时即发现血肌酐增高伴蛋白尿,追问病史,患者曾经在某蓄电池厂工作1年多,有接触金属铅的历史,外院肾活检提示继发性膜性肾病。初诊陈师以常用补脾益肾加清热化湿之品投石问路,复诊病情有好转迹象,陈师认为其久病既有重金属中毒,毒邪是阻碍其疾病向愈的关键,遂投以黄柏、蒲公英去热毒,僵蚕、地龙去风毒,土茯苓、拔葜除湿解毒,积雪草、穿山甲、鬼箭羽等祛瘀解毒。三诊尿蛋白定量明显下降,血白蛋白上升,中病即止,减解毒之品加葛根、鸡血藤、莲子肉、山药等活血健脾的药物收功,使病情完全缓解。本例是陈师大胆尝试“解毒攻毒”治疗疑难重症的典范之作。4 白血病骨髓移植后继发膜性肾病 急性白血病是造血干细胞的恶性克隆性疾病,发病时骨髓中异常的原始细胞及幼稚细胞大量增殖并抑制正常造血,广泛浸润肝、脾、淋巴结。表现为贫血、出血、感染和浸润等征象。异体骨髓移植是临床上治疗急性白血病的一种有效手段,随着骨髓移植的发展,约有50%HLA(人类白细胞抗原)完全相合的异基因骨髓移植患者发生慢性移植物抗宿主病(cGVHD)。cGVHD常发生在骨髓移植后100d之后,临床表现为系统性疾病,多脏器受累,类似于自身免疫性疾病,常累及皮肤、口、眼、肝脏、上呼吸道等处。由cGVHD所致肾损害由Hiesse于1988年首先报道[7],至今国外报道仅16例,国内仅报道2例,以病理损害以膜性肾病多见[8,9]。陈老师治疗白血病骨髓移植后继发膜性肾病一贯遵循灵活加减,随证治之的原则,在辨治过程中常常注意治疗其可控性因素,即在治疗白血病骨髓移植后继发膜性肾病的基础上擅长发现其相关可能导致疾病复发或加重的因素,往往得到意想不到的结果。 例4 叶某,女,24岁。2006-11-16初诊。主诉:尿检异常2年,双下肢浮肿3个月。患者于2004-03因急性淋巴细胞白血病在上海长征医院行异基因造血干细胞移植,白血病缓解后发现蛋白尿,肾穿刺诊为非典型膜性肾病(考虑与白血病骨髓移植相关),予甲强龙、他克莫司、普乐可复等治疗。患者尿蛋白波动在2.16g,逐渐停用免疫抑制剂,激素也减到维持量,强的松10mg,每日1次口服。刻下:双下肢浮肿,满月脸,面部痤疮;舌质稍红,舌苔薄白腻,脉弦滑。尿常规:蛋白3+,潜血1+,24h尿蛋白定量l.98g,血白蛋白49g/L。西医诊断:慢性移植物抗宿主病,慢性肾小球肾炎,中医诊断:水肿。陈师辨证分析为脾气虚弱,湿热内蕴,治宜健脾利湿,益气活血。予白花蛇舌草30g,苍术15g,白术15g,猪苓30g,茯苓30g,米仁30g,黄芪30g,当归15 g,党参30g,丹参30g,石斛15g,续服强的松10mg,每日1次口服。2007-01-31二诊:24h尿蛋白定量仍2.68g,查患者有慢性咽炎病史,经常反复发作,近日再发上感伴咽痛明显,考虑尿蛋白增多予咽炎有关。证属风热上犯,治当佐以清热宣肺。调方予龟板12g,生地12g,女贞子12g,旱莲草20g,生蒲黄10g,苍术15g,白术15g,猪苓30g,茯苓30g,米仁30g,米根30g,山药30g,党参30g,丹参30g,挂金灯12g,西青果12g,玄参12g。日1剂,水煎取汁300mL,分早晚2次温服。强的松减为5mg,每日1次口服。2007-04-19三诊:24h尿蛋白定量仍0.73g,咽炎好转,强的松减为5mg,隔日1次口服。上方去挂金灯、西青果续服。2007年-06-21四诊:24h尿蛋白定量0.33g,患者复发热咽痛,尿蛋白未见增高,上方加野菊花、西青果、玄参。2008-02-14五诊:24h尿蛋白定量先后两次查分别为0.35g、0.45g。患者下半年一直在服用上方,自觉症状良好。目前停用强的松口服,予膏方加减调理应用。 按:本例在肾穿刺活检后考虑白血病骨髓移植后继发膜性肾病,在治疗过程中曾应用多种免疫抑制治疗无明显效果。陈老师后来追问其病史患者有多年咽炎病史,遂在应用健脾利湿,益气活血的基础上加用清热解毒利咽的药物,咽炎缓解后病情也渐渐趋于稳定。陈老师认为,慢性肾脏疾病发展的过程中,在不同阶段可出现各种不同的临床表现,及时捕捉与疾病发展密切相关的信息是治疗疾病的关键。陈师根据不同病情、不同阶段、常常采取不同的治疗方法。本例患者表现一方面正气己亏,另一方面余邪未净。陈老师投方健脾利湿,益气活血固本以鼓舞正气,同时予清热解毒利咽兼清余邪,补清兼施,补而不涩,补中有泻,泻不伤正。后期对于病情相对稳定者,只要临床辨证以正虚为主,邪气渐微者,也常常以膏方,攻补兼施,效果也颇佳,而病至终末期肾肾衰竭,正气虽虚而邪毒内盛者,则不宜服用膏方,以免助邪留寇。参考文献1.陈灏珠,林果为.实用内科学.第13版.北京:人民卫生出版社,1997:2275-2277.2.王琳,陈以平,邓跃毅等.益气活血化湿方案为主治疗膜性肾病临床分析.中国中西医结合肾病杂志.2006,7(8):393-396.3.陈以平.肾病的辨证与辨病治疗.北京:人民卫生出版社,2003:178-194.4.刘玉宁,邓跃毅,王立红.陈以平教授治疗狼疮性肾炎的经验,中国中西医结合肾病杂志.2003 4(8):437-438.5.陈以平.肾病的辨证与辨病治疗.北京:人民卫生出版社,2003:134.6.许国章,樊均明.重金属中毒性肾脏病.新医学.1996,27(5):232.7. Hiesse C, Goldschmidt E, Santelli G, et al. Menbranous nephropathy in a bone marrow transplant recipient . Am J Kidney Dis,1988,11:188 – 191.8.郭红,陈欢,于仲元等.骨髓移植后与移植物抗宿主病相关的膜性肾病1例.中华肾脏病杂志,2000,16(3):168.9.吕吟秋,许菲菲.骨髓移植术后膜性肾病临床和病理表现.中国中西医结合肾病杂志.2003,4(6):339-341.
刘宝利 主任医师 北京中医医院 肾病科1万人已读 - 精选 经方在肾脏病治疗中的应用思考
中医学无论在当今还是以往一直是治病防病,人类繁衍生息必不可少的自然科学的一部分,汉代张仲景的伤寒杂病论是浩如烟海的中医学体系中的沧海一粟。古今到现在,凡名医者无有不精通掌握伤寒论者、无不用经方者。何为经方:经方,在辞海中是这样定义的,经方:中医学名词,古代方书的统称。后世称汉代张仲景《伤寒论》和《金匮要略》等书中的方剂为经方,与宋元以后的时方相对而言。经方的特点“药味精简,药量精确,加减灵活,疗效卓著”。伤寒论所载条文397条,制方113方。我们在临床上如何指导自己开阔思路、如何运用其思想精于临床辨证呢?下面结合在临床上治疗肾脏病的体会谈谈自己的看法。一、熟习经典、辨症选方辨症选方而不是辨证选方,根据症状选择适合并能反映大多数症状全貌的的条文,然后按条文选择用方。案例1 某女,45岁,怕冷、恶风,汗出多,不管白天、黑夜都是出汗,四肢关节疼痛,还经常发作泌尿系感染,在中日医院做过膀胱镜检查,没有慢性肾盂肾炎的改变,尿常规:白细胞、红细胞可见。《伤寒论·太阳病上篇》第19条:“太阳病,发汗,遂漏不止,其人恶风,小便难,四肢微急,难以屈伸者,桂枝加附子汤主之”。三剂后,晚上不出汗了,慢慢白天出汗也少了,1月后所有症状明显改善。所以我理解,张仲景最早应用经方的思想最早可能是根据症状来制方的。冯世纶老师在《解读张仲景医学》一书中对本条的解读为,由于误汗,“使太阳表虚证还未解而陷入阴证少阴病”。同时明确指出:“桂枝汤治太阳病即表阳证,桂枝加附子汤治少阴病即表阴证。”本方与麻黄附子甘草汤相对应,一治少阴病有汗者,一治少阴病无汗者。二方同用附子振奋沉衰,以治表证之陷于阴者,不同之处在于一方配桂枝以解肌,一方配麻黄以发汗。临床上凡见到汗出、恶寒、恶风、身疼痛时。每每喜用此方加减,而不囿于患者是白天还是晚上出汗。案例2 【2011年在内蒙古下乡】男,45岁,鸡胸多年,有心衰病史,这次症状主要是头晕、头痛、巅顶痛,恶心,恶寒明显,说一发作时觉得胸里有股气上冲,即刻头眩,但是多次测血压几天一直不高,尿蛋白微量。那天我查房,舌苔白腻,脉弦数。我给他开了苓桂术甘汤合吴茱萸汤5剂。《伤寒论》第67条:“伤寒,若吐若下后,心下逆满、气上冲胸、起则头眩、脉沉紧,发汗则动经,身为振振摇者,苓桂术甘汤主之。” 《伤寒论》377条“干呕吐涎沫、头痛者、吴茱萸汤主之。”服了2剂,头不晕了,也不恶心了,胸不闷了,上次又原方开了10剂,症状明显改善。当然症状复杂的也不是说你非要一张方治疗,也可以选择两张方或多张方合用。学习伤寒论第一关就是熟记条文,把条文记清楚了,症状都把握了,方子也就出来了,而不是去盯着他的尿常规和各种实验室指标。对于初学伤寒论者,这样应用起来还是很有效的。二、融会贯通,知机立方条文熟悉了,临床应用也得心应手了,这时候我们常常看到病人,有时条文并不是完全反应你所要的症状,这时候你已经有一定的思维了或者说是应用有了你自己把握的适合伤寒论的病因病机了。当所有症状叙述结束的同时,表里阴阳寒热虚实和条文处方也就随着拟出来了,这可能是学习经方的又一个阶段。案例3 某男,62岁,发现尿蛋白1年,肺大泡、肺结核病史15年,初发病时,体重150斤,就诊时体重只有92斤,消瘦厉害,经常发作气胸,走路不足10米就要坐下休息。刻下症见:恶寒,乏力,纳差,四逆,腹胀满,时咳嗽,口干、心悸,大便干结,5-6天1次,脉浮。3天前在某中医门诊吃汤药,泻药为主,每天大便5-6次。《金匮要略 痰饮咳嗽病》:外台茯苓饮,治心胸间停痰宿水,自吐出水后,心胸间虚,气满不能食,消痰水,令能食。《伤寒论》:第71条“太阳病,发汗后,大汗出,胃中干,烦躁不得眠,欲得饮水者,少少与饮之,令胃气和则愈。若脉浮,小便不利,微热消渴者,五苓散主之”。辨证:太阴虚寒合太阳阳明合病。予茯苓饮合五苓散加减服用,一月后体重增到102斤,大便每日1次,目前仍在随诊中。此病人辨证后属太阳表虚兼化热入里,心下停饮,小便不利。通过详细问诊,分析症状,找出病机,辨表里阴阳寒热虚实后处方遣药,收效甚捷。案例4某女,18岁,中学生,2012-6-5日初诊。主诉:夜尿增多2年,每晚起夜10多次,尿常规多次查半个加号到一个加号。刻下症见:腰部发凉,手足寒,尿频,夜间明显,口稍干,不喜饮,眠差,大便正常,脉细。《金匮要略·五脏风寒积聚病脉证并治篇》“肾着之为病,其人身体重,腰中冷,如坐水中,形如水状,反不渴,小便自利,饮食如故,病属下焦,身劳汗出,衣里冷湿,腰以下冷痛,腹重如带五千钱,甘姜苓术汤主之”。处方予桂枝加龙骨牡蛎汤加附子合肾着汤,服用第二周,夜间起夜次数减少至2次,连续治疗3周,夜间已不再起夜。来诊时喜笑颜开,判若两人。结合症状,手足寒、恶寒,夜里精神、眠差多梦、口干,当属太阳阳明合病;腰部发凉、夜尿频,属太阴虚寒,腰冷重小便自利者,方证合拍,收到立竿见影之效。案例5 患者,男,20岁。主因“间断双下肢浮肿10天,加重伴发热4天”于2010年7月13日入院。患者入院后查尿蛋白(3+),血浆白蛋白13. 9g /L,尿素氮8. 6 mmol /L,肌酐88.3 mmol /L,尿酸414.3μmol/L,谷丙转氨酶175U/L,天冬氨酸氨基转移酶84 U/L,诊断为“肾病综合征,焦虑抑郁症,肝功能异常原因待查”。患者入院前已发热4天,在外院使用“头孢呋辛”治疗4天( 具体用药用量不详),而发热不退。入院后体温38. 5℃,急查胸片提示有胸腔积液。刻下症见: 发热恶寒,无汗出,口干,烦躁,纳差,恶心,眠差,便秘,大便已三日未行,双下肢水肿。舌质红,舌苔白厚腻,脉浮滑数。处方:炙麻黄10g,苦杏仁12g,桂枝6g,炙甘草9g,生石膏60g,酒大黄5g。急煎1剂温服。患者服药1煎后,腋下、后背、腹股沟部位汗出,体温恢复正常( 36.5℃) ,大便5次,稀便,双下肢水肿减轻。患者虽便下5次,但精神症状明显好转。嘱患者剩下的第二煎中药不要再服用,清淡饮食。2010年7月15日复查尿常规尿蛋白2+,水肿消失,于7月18日出院。《伤寒论》第38条:“太阳中风,脉浮紧、发热、恶寒、身疼痛、不汗出而烦躁者,大青龙汤主之”;第39条“伤寒,脉浮缓,身不疼,但重,乍有轻时,无少阴证者,大青龙汤发之”。冯老师在《伤寒论传真》中认为:“大青龙汤是麻黄汤与越婢汤的合方。其证表实而不得汗出,内热不能外越,因而烦且躁也,故以麻黄汤与越婢汤合之的本方主之”。本案患者发热、恶寒、身重、浮肿、苔白厚腻为太阳表证不解夹湿,胸闷烦躁、脉浮滑数为阳明里热。辨六经为太阳阳明合病,治以外散风寒、内清郁热为法,予大青龙汤加味。同时,越婢汤也是冯老临床上治疗水肿每每选用的良方。三、明则辨病,暗辨方证上面谈到的多是指疾病的早期阶段或是慢性肾脏病的早期,仅有轻微的血尿或蛋白尿,甚至可辨症状也不是很多的情况下,我们常常应用的思维模式。慢性肾脏病是慢性迁延性进展疾病,临床上常常采用多种治疗方案有时候效果不显著,这时候我们常常先辨病,此处的病既指西医学疾病的病名,也指的是中医学定义,如水肿病、呕吐病、头痛病、腰痛病、消渴肾病等,其次在知机的基础上辨方证。 水肿病是肾脏病最常见的病证,无论早期和晚期患者都能见到。首先我们要辨是什么病的水肿,原发性肾小球病还是继发性肾小球疾病,其次选方,温阳利水有真武汤、肾着汤、苓桂术甘汤;活血利水有当归芍药散、当归贝母苦参丸、蒲灰散;宣肺利水有麻黄附子汤、大青龙汤、越脾汤;益气利水有防己黄芪汤、防己茯苓汤;滋阴利水有猪苓汤等等,最后,结合病机加减用方,攻大于补还是补大于攻。案例6 李某,63岁。2010年8月12日初诊。主诉:水肿反复发作4年余。患者于1999年诊断为“2型糖尿病,冠心病”。2005年发现尿中泡沫增多,入院诊断为“糖尿病肾病”。同时应用胰岛素降糖,服用厄贝沙坦降压等治疗。刻下症:眼睑及下肢浮肿,活动后加重,乏力气短,腰以下冷痛;时头昏、心悸,胸闷;大便偏干,2或3日一行;夜尿2-4次/晚。舌淡红,苔微白腻,舌底瘀滞,脉虚数。24h尿蛋白定量:3.21g/24h。肾功能:Cr:165 mmol/L,BUN:12.4 mmol/L,UA:462mmol/L。诊断:慢性肾功能衰竭。辨证:浊毒内蕴、血水不利。治法:通腑泻浊活血利水。《金匮要略*腹满寒疝宿食病》胁下偏痛,发热,其脉紧弦,此寒也,以温药下之,宜大黄附子汤。处方:大黄附子汤合当归芍药散、肾着汤、防己黄芪汤加减。处方:制大黄12克,炮附子15g(先煎),黄芪60g,干姜15g,防己15g,当归15g,赤芍15g,川芎9g,茯苓30g,泽泻15g,生白术30g,炙甘草6g。2010年10月26日复诊:服上方2月,下肢水肿消失,怕冷好转,小便正常,大便一日2次,偏稀。24小时尿蛋白定量:2.09g/24h,Cr:135mmol/L BUN:15.52mmol/L,UA:387mmol/L。目前患者服药两年,生活质量得以提高,无明显不适主诉。24小时尿蛋白定量:1.32g/24h。肾功能:Cr:143mmol/L, BUN:11.8mmol/L。四、衷中参西,古今接轨中西医结合究竟如何发展,有些人认为要培养纯中医,就是说西医不要太好。我认为真正的中西医结合是培养具备中西医结合水平的人才。西医基础很棒,中医的思维又强;知晓西医的不足和中医的长处;面对患者,知道什么时候选择中医治疗,什么时候选择西医治疗,这才是最高境界。 那么肾脏病医生什么是最高境界呢?要宏观辨病与微观病理相结合。辨病上面已经提到了,那么如何结合微观病理呢?例如原发肾病综合征就有5种常见病理类型:微小病变、局灶节段性肾小球硬化症、系膜增生性肾小球肾炎、膜性肾病、膜增生性肾小球肾炎,此外,尚有继发性肾脏疾病等等。现代医学针对不同病理类型都有不同的给药方案,无论选择西医治疗还是单纯中医治疗,什么激素、免疫抑制剂治疗都拒绝,还是不太可取的。何况,有些病理类型必须现代医学介入的,如新月体肾炎,稍稍迟疑,就会使患者陷入慢性肾衰竭的深渊。案例7 闫某,男,58岁。主诉:发现尿色异常3个月,血肌酐升高1周。现病史:3个月前劳累后出现小便尿色呈浓茶色,无尿量减少,伴乏力。2日前查肾功能:血肌酐:426umol/L,尿素氮:27mmol/L,钾:5.8mmol/L。尿常规:潜血:3+,蛋白:2+,以“血尿、蛋白尿待查”入院。刻下症见:乏力,口干伴口腔溃疡,时有胸闷气短,头晕伴头痛,恶心,四肢发凉,尿中泡沫增多,尿色红,大便调,双下肢轻度浮肿。2010-10-28查:尿常规:蛋白1+ 潜血3+;尿沉渣:红细胞:满视野,变形率50%,未见白细胞;血常规:血红蛋白:99g/L,血小板:76*10~9/L;血生化: BuN 29.8mmol/L,Scr 465umol/L, 24小时尿蛋白定量:1.14g/2800ml免疫系列: ANA:1:3200;ds-DNA阴性;SSA:阳性;RNP抗体:阳性;双肾B超:左肾11.5*5.4cm,右肾11.2*5.6cm;心电图:心房纤颤.心室率67-72次/分;入院诊断:系统性红斑狼疮,狼疮性肾炎;急性肾衰竭。西医分析:急性肾衰竭?一元论考虑:Ⅳ型狼疮性肾炎可能性大,但一直无尿量减少;二元论考虑:肾小球疾病合并药物继发肾间质小管病。中医辨证:太阴少阴合病,肾阳不足,脉络瘀滞。治疗予甲泼尼松龙48mg口服,每日1次。中药予温阳益气、化瘀利水。予真武汤、防己茯苓汤合当归芍药散口服。肾穿刺病理回报:局灶增生性狼疮性肾炎3型伴急性肾间质小管病。11月24日:肾功能:血肌酐226umol/l,BUN 27.1mmol/l,血常规:白细胞:7.23*10~9/L,血红蛋白:104g/L,血小板:107*10~9/L。好转门诊随诊。2010年12月31日再次入院:患者20天前患者着凉后出现发热,咳嗽咳痰,喘憋,Tmax 39.0℃,晨起发热,12月14日于我院门诊查胸片:胸廓对称,肺纹理增粗,右肺可见片状高密度影;血常规:WBC 4.2×109/L,RBC 2.23×1012/L,Hb 82g/L, PLT 38×109/L,尿常规:BLD 3+,PRO 2+,遂于当日于北京三甲西医院就治,诊断为肺部感染,肺部真菌感染,予静点马斯平1g,日3次;大扶康0.2g,日1次;抗感染治疗11天,停用大扶康,维持口服头孢呋辛0.5g,日3次抗感染。12月27日复查肺部CT示:右上肺团片影,与前相仿,双肺间质病变,双侧胸腔积液,心包积液,腹水,仍咳嗽咳痰。刻下:体温37-38.5℃ ,双下肢轻度水肿,轻咳黄白痰,不易咳出,气短,动则气喘,无胸痛,咽干咽痛,舌痛,口角皲裂,食欲可,进食少,大便干,日1行,全天尿量约1000ml,睡眠可。辩证:脾虚湿盛,肺阴亏虚。治以:健脾化湿,养阴清肺,化痰止咳。方药:桑白皮15g,地骨皮15g,生石膏15g,杏仁10g,前胡10g,桔梗10g,厚朴10g,瓜蒌15g,当归10g,麦冬10g,生地黄20g, 桃仁10g,神曲10g,生甘草10g,麦芽10g。2011-12-10尿常规:蛋白+/- ,潜血1+,红细胞3-6/HP;血常规:白细胞:6.31*10*9/L,血红蛋白:125g/L,血小板:104*10*9/L。血生化:尿素氮7.2mmol/L,肌酐124umol/L,尿酸495umol/L,免疫系列:ANA:1:1000;IgA、IgG、IgM、补体C3正常。仍门诊随诊中。无论经方和时方只要能治好病就是好方,医生和疾病之间也存在着这种形象的辨证关系。做为一名医生,不管是在三甲医院还是基层医院工作,治病留人是每一位医生都应该恪守的基本准则,面对一种疾病,中西都不可偏颇,哪个方法立竿见影,就要选择哪个方法,尤其现代医学的诊断,CT、核磁对于我们中医大夫也必不可少的。我的导师谌贻璞教授经常说:什么病不怕不会治就怕你看不透;冯世纶老师在临床治疗肾脏病也不反对激素的应用。 让我们在不断摸索与探讨中延续与疾病抗争的信念,做一名实实在在的现代医生吧!
刘宝利 主任医师 北京中医医院 肾病科8002人已读 - 精选 中医与西医结合的思考
转自本人博客 http://blog.sina.com.cn/s/blog_710b068f0100ttrj.html 中医和西医是否需要结合呢?中医和西医如何结合呢? 诚然,中医和西医的结合没有错误,关键是你想怎么去结合。纵观我们目前的许多知名临床大家,乃至院士无不在做着中医与西医的庞大课题,诸如拿出临床上所谓疗效可靠的几个中药或几个方剂,再组织一些大白鼠,去给它们吃,最后提出所感兴趣的组织,用现代分子生物学方法去研究和验证等等。。。。当然这些方法可能无可挑剔,但是一旦用到人身上可能又无效了? 某中医糖尿病专家曾指出:当前中西医结合治疗糖尿病可在三个方面下功夫:------二是根据中医辨证原则,灵活吸收前人药理研究成果。经药理研究筛选出具有显著降血糖作用的中药。-------那么我想问:中药可以降血肌酐吗?中药可以治疗尿毒症吗?也许有人说没问题,吃了我的汤药,一周内血肌酐降了100多,那么我说,一方面可能急的;你也许不信,哦,他就是慢的,肾都小了。那么我说血压控制下来,血肌酐也会降好多,来我们这里看病的慢性肾衰竭的患者没有几个血压控制的好的。其二,你用上大黄等泻药,当然起到了结肠透析的作用,血肌酐也会下降的。再说说中药降血糖,是的,许多药理学实验发现诸如白虎加人参汤有降糖作用,黄连有降糖作用,所以有些人就开始吃黄连素,西药和胰岛素都不用了。我不赞成这种做法,中药降糖副作用再少也不如胰岛素,疗效再好也未必抵得上磺脲类,况且剂量不好控制。开发中药,研究中医,走中西医结合之路不应该这样走,记得去年在北京市中管局领导组织的各级区市级科研会议上,我站起来发言曾说:现在西医的院士都在搞中药的大白鼠实验,我们中医院也在跟着后面做,其实既盲目又错误,我们完全可以利用我们的优势,去做真正的中医科研和临床。那么就应该从中医的辩证入手,譬如搞糖尿病的研究,完全从症状开始,形体壮实,肥胖,腹泻,舌红脉数。热在里,邪热壅肺可作喘,热迫大肠可泄泻,葛根芩连汤每用之有效;形体消瘦,恶寒喜暖,腹泻,或稀水便,舌淡脉细,理中汤或有表证者桂枝人参汤有效;如形体消瘦,恶寒喜暖,大便干结,腹胀纳呆,茯苓饮屡用无不效者。诸如此类研究,临床发现症状缓解了,血糖随之下降,患者自我感觉良好,为何非得去盯着中药降血糖去研究呢?我在临床上治疗慢性肾衰竭患者,基本不受他血肌酐的影响,当然我指的是没有必须走到透析的患者,我完全去解决他的恶心、呕吐;头痛、头晕;口干、口渴或汗出等症状,小柴胡汤、吴茱萸汤、冯老的柴桂姜汤加当归芍药散也经常用到,至于血肌酐你非得让我给你降多少,那么我说我未必都做得到,但是患者的症状确实很有缓解,大便正常了,汗出减少了,恶心呕吐消失了,血肌酐稳定了----在此基础上再去观察生化指标的改善,而不要开始就去咬住指标不放。 中西医结合究竟如何发展,有些人认为要培养纯中医,就是说西医不要太好,我说不对。要发展中医,西医基础必须好,只有这样你才可能知道西医的不足和中医的长处。发展中西医结合我觉得应该去培养中医和西医都很棒的临床大家,那么你说不可能,我说不是的,二者相辅相成。譬如一个尿毒症患者,肾脏都已经萎缩了,血肌酐1000多,那么我肯定不去抱着中药给他去吃,让他去泄的一塌糊涂;而且临床上思维我也并不是这个病人泌尿系感染了就一定要去利水渗湿,前周就诊一淋证患者,吃多付中药,萹蓄、瞿麦,熟地,山药等无效,就诊发现病人有口腔溃疡绵延复发,手足凉,大便稍溏,予甘草泻心汤合四逆散,2周后口腔溃疡未在复发,仍小腹时胀,继予四逆散合猪苓汤调理中;一甲亢年轻患者,拒服西药,尿频、汗出,心悸,腹泻,予桂枝加龙骨牡蛎汤加附子即二加龙骨牡蛎汤调理2周,症状明显缓解。 余认为中医与西医的结合要培养中西医结合的人,让他具备两套思维方式,面对一个患者选择最佳的西医和中医治疗方法,我觉得是完全可以做到的。也许我说的不对,但是我一直想拿出来大家思考和讨论,我在临床上也在一直这样去做。 感谢我的老师西医临床大家谌贻璞教授给我缜密的西医临床思路,中医临床大家冯世纶教授给我经方的独特思维,中西医结合临床大家陈以平教授给我学习和思考的方向! 祝三位年过古稀的恩师身体健康!桃李满天下!!
刘宝利 主任医师 北京中医医院 肾病科2654人已读 - 精选 祝贺导师谌贻璞教授从医50周年
期 盼高玉梅 刘宝利男:禾苗期盼阳光,只有阳光它才能茁壮成长;女:雄鹰期盼蓝天,只有蓝天它才能自由翱翔男:期盼是美好的祝愿,女:期盼是温馨的感觉合:期盼是一种热切的渴望。男:我期盼女:我期盼合:我们共同期盼下一个周一早点到来,我们又可以忐忑的围坐于您的身旁,倾听您的教诲:男:医学学习中,要大胆怀疑,小心求证;女:临床工作中,医生的大忌,先入为主;男:临床医生要“临床”,无第一手资料“勿开口”;女:临床思维要“系统”,别把化验检查“当圣经”;男:内科实践要积累,物理诊断先过关”;女:不懂知识勤读书,先入为主害死人男:不做大内科医生,当不好肾内科医生;女:只会开医嘱的医生,不是好医生;合:要想做一名好医生:工作中学习,服务中提高;合:我们知道您的期盼,男:您深深期盼栽培的果树早日结出硕果!女:您深深期盼育养的雏鹰早日冲向云霄!合:您将毕生的知识和经验毫无保留地传授给我们,成为我们受益终生的宝贵财富。合:从医生涯50载,男:五十年曲曲折折的经历,女:五十年兢兢业业的耕耘,男:五十年孜孜不倦的拼搏,女:五十年桃李满天。合:您用精湛的医学技术、仁爱的的医者情怀,实践了您的健康所系,生命相托的诺言。男:在今天这样一个美丽的时刻,我看见郁金香在为您悄悄的绽放,女:在今天这样一个心旷神怡的时刻,我闻见康乃馨散发着丝丝的清香。男:今天我们带着笑语,带着歌声,女:今天我们带着快乐,带着祝福,合:今天我们最想对您说:尊敬的谌老师,您身体的健康是学生们一生的期盼!
刘宝利 主任医师 北京中医医院 肾病科2757人已读 - 杂谈随记 经方治疗膜性肾病-中医经典的独到优势
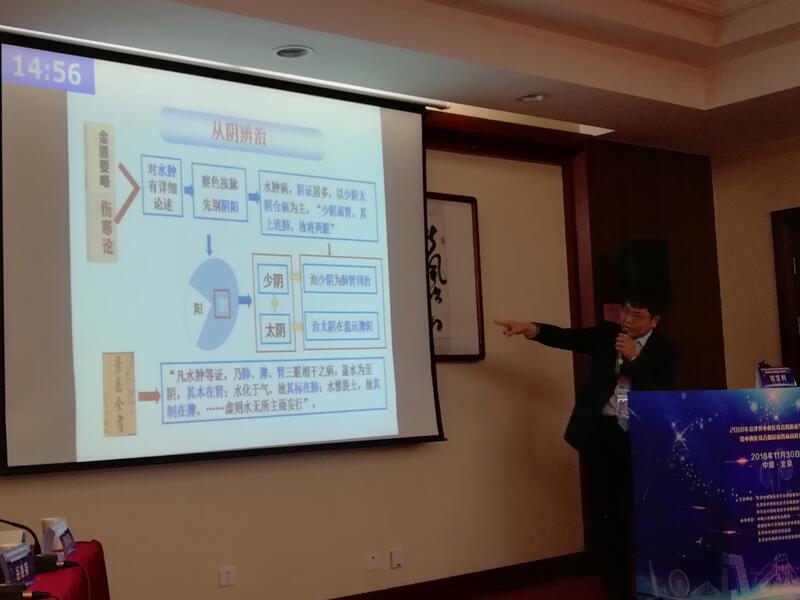
#经方治疗膜性肾病# 努力挖掘中医经典在治疗IMN方面的独到优势,特别是应用经方尤为突出,其理论根据何在?清代柯韵伯云:“仲景约法,能合百病,兼赅于六经,而不能逃六经之外”。《金匮要略-水气病》第24条:水之为病,其脉沉小属少阴,浮者为风,无水虚胀者为气。水发其汗即已,脉沉者,宜麻黄附子汤,浮者宜杏子汤。因此,临床上对于水肿表现的IMN患者,可辨为少阴病并应用麻黄附子汤治疗。《灵枢?本输》云:“少阴属肾,其上连肺,故将两脏。”故少阴病为肺肾同治之法,生麻黄宣肺解表行水,黑附片温肾助阳利水。本病病程久,除少阴病表现,还常常少阴太阴合病表现。《伤寒论》第273条:“太阴之为病,腹满而吐,食不下,自利益甚,时腹自痛,若下之,必胸下结硬。”《伤寒论》第277条:“自利不渴者,属太阴,以其脏有寒故也,当温之,宜服四逆辈。”这两条说明太阴病的特点是脾阳虚衰,水湿内停。在IMN患者中,太阴病常常表现出的症状是反复双下肢水肿,或泄泻,或腹胀满、干呕等一派脾胃虚寒的表现。治疗以温里扶阳,常用方剂为四逆汤、肾着汤等。我们以合用四逆汤或肾着汤为主,方中干姜温中健脾散寒,炒白术、茯苓健脾益气利水。
 刘宝利 主任医师 北京中医医院 肾病科2919人已读
刘宝利 主任医师 北京中医医院 肾病科2919人已读





